糖皮质激素拥有强大的抗炎、抗毒、抗休克和免疫抑制作用,在重症感染、自身免疫病、过敏性疾病、内分泌失调等疾病的治疗中都具有不可替代的重要地位[1]。
但是,长期大剂量全身用糖皮质激素可能会导致医源性肾上腺皮质功能亢进,诱发或者加重感染、诱发消化道溃疡,导致骨质疏松,肌肉萎缩等等严重的不良反应 [2]。适时对糖皮质激素停药减量,可减少其不良反应,但不恰当的停药或者减药有可能诱发停药反应或者反跳现象,导致患者病情加重或者反复。
糖皮质激素何时停,停多少,怎么停?这也是临床医生最关心的问题之一。
何时停:停药指征有 4 点
首先,我们要明确糖皮质激素的适用范围,如图 1。
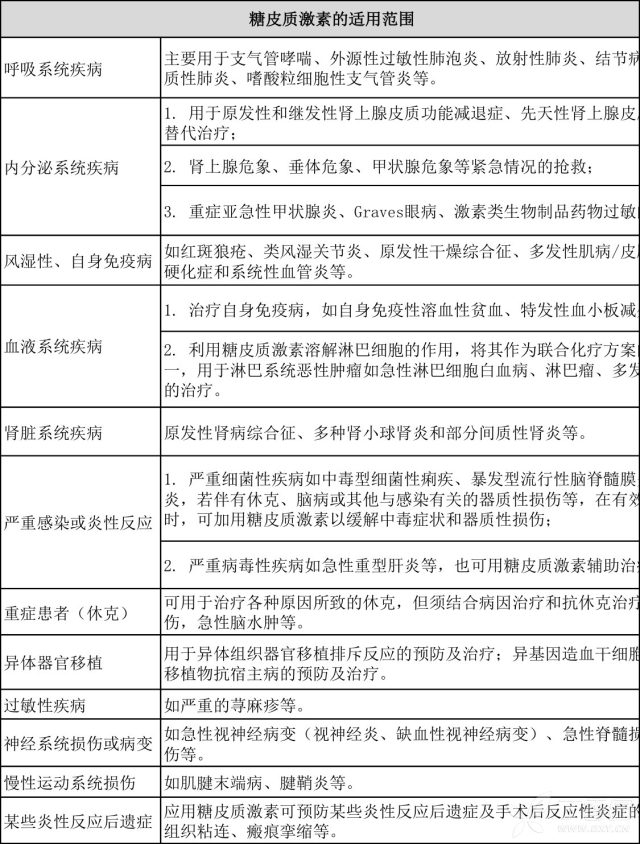
图 1 糖皮质激素的适用范围 [1]
然后,你需要掌握的就是糖皮质激素的「停药指征」:
1. 非严格按照适应证用药的情况,考虑停药 [1];
2. 使用糖皮质激素治疗,已达到了最大的期待治疗收益,考虑停药;
3. 充分使用糖皮质激素后仍不能达到满意疗效,考虑停药或者更加全面的治疗;
4. 使用时出现严重不良反应时,考虑停药或更改治疗方案 [3,4]。
值得一提的是,没有明确适应证的糖皮质激素使用需严格限制,如不能单纯以退热和止痛为目的使用糖皮质激素。
停多少:兼顾剂量、时长、患者个体
糖皮质激素的停药反应和反跳现象与治疗期间下丘脑-垂体-肾上腺皮质轴(HPA)受到抑制而引起的皮质醇缺乏密切相关。肾上腺皮质功能的恢复时间又与糖皮质激素的剂量、用药时长和患者个体差异有关 [2]。
制定减停方案应考虑以下 3 方面 [1]:
1. 给药剂量
给药剂量通常以泼尼松为例(其他药物可以根据泼尼松进行等量换算)。
(1)长期维持剂量:2.5~15 mg/d;(2)小剂量:< 0.5 mg/kg/d;(3)中等剂量:0.5~1.0 mg/kg/d;(4)大剂量:> 1.0 mg/kg/d;(5)冲击剂量(以甲泼尼龙为例)7.5~30.0 mg/kg/d。
相同使用时长,剂量越大对 HPA 的抑制越强,越容易发生停药反应和反跳现象。所以临床使用时应根据患者病情,使用能控制症状的最小剂量。
2. 用药时长
(1)冲击治疗:通常使用冲剂剂量,疗程多小于 5 天,可以迅速停药;
(2)短程治疗:疗程小于 1 个月,可能是小剂量、中等剂量或者大剂量,停药时需要逐渐减量至停药;
(3)中程治疗:开始可能采用较大剂量给药,生效后改用中小剂量维持给药,疗程在 3 个月以内,停药时需要逐渐递减;
(4)长程治疗:通常以维持剂量剂量治疗,疗程大于 3 个月,停药前应首先过渡至隔日疗法,然后再开始逐渐减量;
(5)终身替代治疗:常用于各种原因导致的肾上腺皮质功能减退,一般不考虑减量或者停药,且还需要根据实际情况增加给药。
长期使用糖皮质激素(泼尼松 > 20 mg/d,持续 3 周以上)会对 HAP 轴产生较重的抑制,一旦 HAP 轴被破坏,其恢复是很缓慢的 [5]。对呼吸疾病患者来说长期使用糖皮质激素可能会增加患者呼吸道感染风险,针对哮喘或者 COPD 患者,全身使用糖皮质激素很少超过 1 个月 [3]。
3. 患者个体
不同患者对于糖皮质激素的代谢情况之间存在差异,导致不同患者在相同给药方案下,糖皮质激素对其 HPA 的抑制程度不一致,发生停药反应和反跳现象的肯能性也不一样,其减药方案也会不一致 [6]。
老年患者代谢减弱,可能更加容易发生停药反应和反跳现象 [7]。如果需要,也可以通过测定患者肾上腺皮质功能来确定停药方案 [8]。
怎么停:方案建议有 2 种
关于糖皮质激素的停药方案,不同地区或者不同的医生都有自己的推荐。这里提供两种停药方案,供大家参考。
方案一
将超生理剂量的糖皮质激素减为生理剂量(约为氢化可的松 15~20 mg/d,或其他等效糖皮质激素),其次将给药方法改为晨服或者隔日给药,然后测定患者晨间皮质醇浓度:
浓度 < 3ug/dL:表示患者肾上腺皮质功能不全需要继续使用糖皮质激素,3~4 周后复测;
浓度为 3~20ug/dL,则表示患者基础糖皮质分泌功能尚存,但并不完善,所以还需进行更多的测试包括胰岛素耐量试验、CRH 刺激试验等;
浓度 > 20ug/dL,则表示患者 HAP 已经恢复,可以直接停药 [9]。
方案二
对于使用泼尼松剂量为 5 mg/d(或其他等效糖皮质激素)的患者,每两周减小 1 mg,直到减少到 1 mg 以后改为隔一天给药一次,维持 14 天,如果患者没有出现停药反应则停药;如果出现停药反应则测定晨间皮质醇浓度,根据测定结果在调整。
对于使用氢化可的松 10 mg,bid(或者其他等效糖皮质激素)的患者,每两周减少 5 mg,直到减少为 5 mg/d,仍没有反应则直接停药,如果出现停药反应则测定晨间皮质醇浓度,根据测定结果再调整 [10]。
对于需要停用糖皮质激素的患者来说,没有一定固定的减量方案。实际减量停药方案,需要根据患者的症状改善、给药剂量、给药时长,以及个体状态来综合考虑。
为了减少糖皮质激素对 HPA 的抑制,应该使用达到治疗目标所需的最小剂量且最短持续时间的糖皮质激素;同时符合生理节律采用每日早晨使用糖皮质激素或者采用隔日给药的方案都可以减轻糖皮质激素对 PHA 的抑制,方便患者更加快速安全的停药 [11]。
对于由于使用糖皮质激素引发的急性精神病,并且抗精神病药物无反应的患者;或者患有由疱疹病毒引起的角膜溃疡的患者应立即停用糖皮质激素 [2]。
呼吸科糖皮质激素使用建议
1. 糖皮质激素:静脉给药要更换为口服给药吗?
对于严重急性哮喘发作、COPD 的急性加重期或者患者不能口服糖皮质激素时,可以采用静脉给药的方法 [1,12,13]。但是,静脉糖皮质技术出现满意效果时应该更换为口服糖皮质激素 [8],对于 COPD 的患者口服糖皮质激素与静脉糖皮质激素疗效相当 [14]。
2. ICS 可以直接停用吗?
传统观点认为,ICS 主要作用于肺部,全身作用微弱,对 HPA 没有影响,因此可以直接停药,无需减量后停药 [3]。
针对 COPD 患者停用 ICS 的安全性研究结果显示,COPD 患者停用 ICS 后 COPD 急性发作的风险非常小,停用 ICS 是安全的 [15]。但是也有其他针对 COPD 和哮喘患者停用 ICS 安全性的研究显示出了不一样的结果,部分长期使用 ICS 的患者来突然停药有可能加重或者诱发原有疾病 [16,17]。
如此矛盾的结果与患者使用的 ICS 剂量是由很大关系的,因此对于长期大剂量使用 ICS(如布地奈德 DPI > 800 μg/d,氟替卡松 DPI > 500 μg/d)的患者在停用 ICS 时应十分谨慎 [13,14,18]。
笔者小结:临床在使用糖皮质激素时应时刻注意,使用治疗所需的最小剂量且最短持续时间的糖皮质激素。停药时应根据患者的实际情况选择合适的停药方案,尽量减少发生停药反应和反跳现象,保证患者病情的平稳过度。
你们医院都是如何减停的呢?>>点此查看同行经验
参考文献
1. 卫生部. 糖皮质激素类药物临床应用指导原则 [J]. 中华内分泌代谢杂志, 2012, 28(2):171-202.
2. 杨宝峰. 药理学 (第 8 版)[M]. 人民卫生出版社, 2014.
3.Chrousos G, Pavlaki AN, Magiakou MA. Glucocorticoid Therapy and Adrenal Suppression. [Updated 2011 Jan 11]. In: De Groot LJ, Chrousos G, Dungan K, et al., editors. Endotext [Internet]. South Dartmouth (MA): MDText.com, Inc.; 2000-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK279156/
4.Bhattacharyya A, Kaushal K, Tymms D J, et al. Steroid withdrawal syndrome after successful treatment of Cushing's syndrome : a reminder[J]. European Journal of Endocrinology, 2005, 153(2): 207-210.
5. 徐建国, 唐会, 姚尚龙, 等. 肾上腺糖皮质激素围手术期应用专家共识 (2017 版)[J]. 临床麻醉学杂志, 2017, 33(7):712-716.
6.Romanholi D J, Salgado L R. Exogenous Cushing's syndrome and glucocorticoid withdrawal [J]. Arq Bras Endocrinol Metabol, 2007, 34(2):1280-1292.
7.Tornatore K M, Logue G, Venuto R C, et al. Pharmacokinetics of methylprednisolone in elderly and young healthy males.[J]. Journal of the American Geriatrics Society, 1994, 42(10):1118.
8. 蔡柏蔷, 李龙芸. 协和呼吸病学 [J]. 2011.
9.Hopkins R L, Leinung M C. Exogenous Cushing's Syndrome and Glucocorticoid Withdrawal[J]. Endocrinology and Metabolism Clinics of North America, 2005, 34(2): 371-384.
10.Iliopoulou A, Abbas A, Murray R, et al. How to manage withdrawal of glucocorticoid therapy[J]. Prescriber, 2013, 24(10): 23-29.
11. 中华医学会呼吸病学分会哮喘学组. 支气管哮喘防治指南 (2016 年版)[J]. 中华结核和呼吸杂志, 2016, 39(9):675-697.
12.GLOBAL STRATEGY FOR THE DIAGNOSIS, MANAGEMENT, AND PREVENTION OF CHRONIC OBSTRUCTIVE PULMONARY DISEASE :2018 REPORT(GOLD 2018)
13.Global Strategy for Asthma Management and Prevention updated 2018(GINA 2018)
14. 慢性阻塞性肺疾病急性加重 (AECOPD) 诊治专家组. 慢性阻塞性肺疾病急性加重 (AECOPD) 诊治中国专家共识 (2017 年更新版)[J]. 国际呼吸杂志,2017,37(14):1041-1057.
15.Rossi A, Guerriero M, Corrado A. Withdrawal of inhaled corticosteroids can be safe in COPD patients at low risk of exacerbation: a real-life study on the appropriateness of treatment in moderate COPD patients (OPTIMO)[J]. Respiratory Research, 2014, 15(1):77.
16.Magnussen H, Disse B, Rodriguez-Roisin R, et al. Withdrawal of inhaled glucocorticoids and exacerbations of COPD.[J]. New England Journal of Medicine, 2014, 371(14):1285-94.
17.Sevinc C, Cimrin A H, Ellidokuz H. Withdrawal of inhaled corticosteroid therapy in long-term, stable, mild to moderate, persistent asthmatic patients[J]. Journal of Investigational Allergology & Clinical Immunology, 2003, 13(4):238.
18. 中华医学会呼吸病学分会哮喘学组, 中国哮喘联盟. 重症哮喘诊断与处理中国专家共识 [J]. 中华结核和呼吸杂志, 2017, 40(11).
